Przewlekła obturacyjna choroba płuc (POChP) to obecnie jedna z głównych przyczyn zgonów na świecie [1]. Zaostrzenia POChP są kluczowymi zdarzeniami w przebiegu tej choroby, gwałtownie przyspieszającymi progresję POChP i co ważne, istotnie zwiększającymi ryzyko zgonu [2]. W związku z tym, w terapii POChP niezmiernie ważna jest zarówno redukcja ryzyka zaostrzeń, ale także odpowiednie postępowanie po zaostrzeniu.
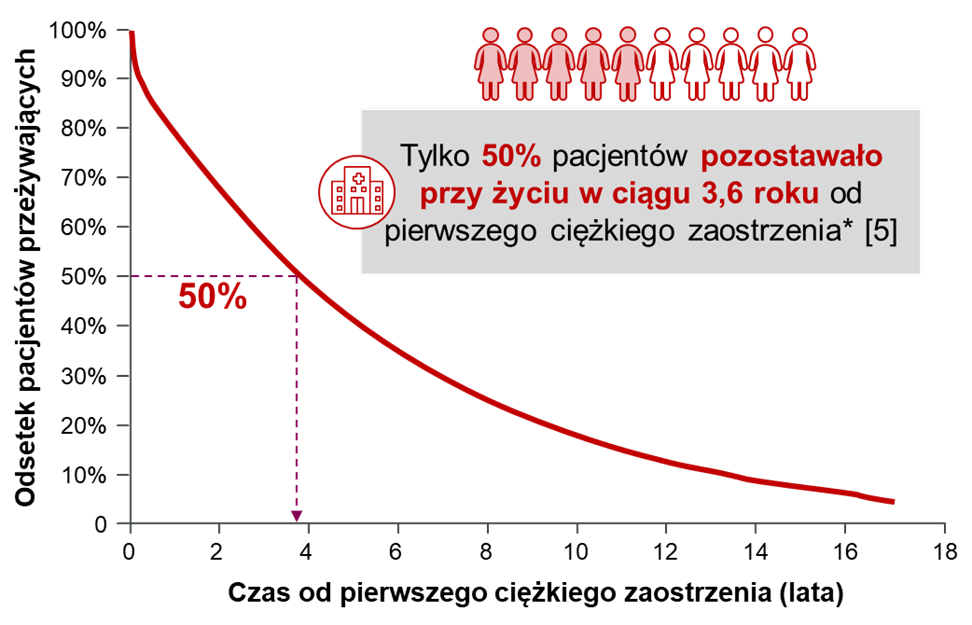
Przebycie nawet jednego ciężkiego zaostrzenia POChP może wiązać się z prawie 80% wzrostem ryzyka zgonu [3]. Co za tym idzie, w ciągu 1 roku od pierwszej hospitalizacji z powodu zaostrzenia POChP umiera 1 z 5 pacjentów [4], a w ciągu 3,6 lat aż 50% chorych* [5]. Podobna sytuacja ma miejsce w Polsce. Według danych Ministerstwa Zdrowia, do 30 dni po wypisie po hospitalizacji z powodu zaostrzenia POChP, rehospitalizowanych jest aż 9,5% pacjentów, a 10,1% chorych umiera do 90. dnia po wypisie [6].
Jednocześnie, wdrożenie pewnych rodzajów terapii odpowiednio wcześnie po zaostrzeniu POChP przynosi znaczące korzyści choremu. Wczesna inicjacja (do 30 dni po zaostrzeniu) wziewnych leków trójskładnikowych wGKS/LABA/LAMA wiąże się z istotną redukcją częstości umiarkowanych lub ciężkich zaostrzeń o 24-34% w porównaniu do opóźnionej eskalacji farmakoterapii, w zależności od czasu rozpoczęcia leczenia** [7]. Więcej na ten temat przeczytają Państwo w innym artykule. Rehabilitacja oddechowa, wdrożona w szpitalu lub do 4 tygodni po wypisie po hospitalizacji zaostrzenia POChP, pozwala na zmniejszenie ryzyka rehospitalizacji o 53%*** [8]. Zdecydowanie zasadne jest więc odpowiednie zadbanie o pacjenta w najbardziej newralgicznym, początkowym okresie po ciężkim zaostrzeniu POChP.
Niestety, w ścieżce pacjenta po wypisie po hospitalizacji z powodu zaostrzenia POChP istnieje wiele kwestii wymagających poprawy. Luki w przejściu pacjenta z leczenia szpitalnego do ambulatoryjnego często obejmują brak odpowiednio szybkiej wizyty kontrolnej, brak eskalacji farmakoterapii, niezapewnienie właściwych szczepień, rehabilitacji oddechowej czy porady antynikotynowej [9]. Aby poprawić stan opieki nad pacjentem po wypisie, można wpłynąć na organizację procesu przez protokoły wypisu i zalecenia wypisowe. Korzystanie z takich dokumentów pozawala na istotne zmniejszenie liczby rehospitalizacji**** [9].
Zarówno raport GOLD, jak i liczne dowody naukowe pokazują szereg działań, które powinny być podjęte, aby poprawić kontrolę i spowolnić progresję POChP, szczególnie po wystąpieniu zaostrzenia. Należą do nich m. in. rehabilitacja oddechowa, weryfikacja techniki inhalacji i intensyfikacja farmakoterapii [10]. Tymczasem, w poszczególnych placówkach ochrony zdrowia istnieją często bardzo różne praktyki wypisowe. Nie zawsze uwzględniają one wszystkie potrzebne elementy, zarówno po stronie personelu medycznego przed wypisem, a także w ramach powypisowych zaleceń dla pacjentów. Różne formy zaleceń lub listów wypisowych mogą również ograniczać ich zrozumienie przez pacjentów oraz utrudniać komunikację lekarz-lekarz [9,11]. W związku z tym, obecnie na świecie kładzie się nacisk na systematyczne podejście do tworzenia protokołów wypisu i zaleceń powypisowych dla chorych na POChP [11]. Przykładem dobrych praktyk w tym zakresie jest m. in. dokument Brytyjskiego Towarzystwa Chorób Klatki Piersiowej (BTS) [12]. Podobne, metodycznie przygotowane, polskie zalecenia powypisowe, uwzględniające lokalne warunki, byłyby bardzo korzystne, pozwalając na lepszą opiekę nad pacjentami po ciężkim zaostrzeniu POChP.
Przykład zaleceń dla pacjenta po hospitalizacji z powodu zaostrzenia POChP13
*Badanie kohortowe 73 106 pacjentów z POChP.
**Dane z badania EROS (N=2409). Wczesne rozpoczęcie (≤30 dni po zaostrzeniu) terapii BUD/GLY/FORM wiązało się z 24% redukcją częstości umiarkowanych lub ciężkich zaostrzeń w porównaniu do opóźnionej (31-180 dni) eskalacji (współczynnik częstości (RR) 0,76; 95% CI 0,72-0,79) i 34% redukcją w porównaniu z kohortą z bardzo opóźnionym (180-365 dni) rozpoczęciem terapii (RR 0,66; 95% CI 0,63-0,69).
***Współczynnik ryzyka (RR) 0,47; 95% CI 0,29-0,75. Metaanaliza 13 badań; ryzyko rehospitalizacji wyliczone na podstawie 6 randomizowanych badań (N=365).
****Współczynnik ryzyka (RR) 0,80 (95% CI 0,65-0,99). Przegląd systematyczny 14 badań. Dane dotyczące redukcji liczby rehospitalizacji pochodzą z analizy 4 badań klinicznych.
BUD, budezonid
CI, przedział ufności
FORM, formoterol
GLY, glikopironium
LABA, długo działający β2-agonista
LAMA, długo działający antagonista receptora muskarynowego
POChP, przewlekła obturacyjna choroba płuc
wGKS, wziewny glikokortykosteroid
1. WHO. The top 10 causes of death (7.08.2024). https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death (data dostępu: 12.2024).
2. Hurst JR, et al. Eur J Intern Med. 2020;73:1-6.
3. Rothnie KJ, et al. Am J Respir Crit Care Med. 2018;198:464–471.
4. Ho T-W, et al. PLoS One. 2014;9:e114866.
5. Suissa S et al. Thorax. 2012;67:957-963.
6. Ministerstwo Zdrowia. Mapy potrzeb zdrowotnych 2018. https://mpz.mz.gov.pl/wp-content/uploads/sites/4_old_0212/2018/05/uklad_oddechowy_20180531.pdf (data dostępu 12.2024).
7. Strange C, et al. Int J Chron Obstruct Pulmon Dis. 2023;18:2245-2256.
8. Ryrsø CK, et al. BMC Pulm Med. 2018;18(1):154.
9. Ospina MB, et al. Thorax. 2017;72(1):31-39.
10. GOLD. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease: 2026 Report. https://goldcopd.org/2026-gold-report/ (data dostępu 12.2025).
11. Ospina MB, et al. BMJ Open Respir Res. 2018;5(1):e000265.
12. British Thoracic Society. COPD Discharge Care Bundle. https://www.brit-thoracic.org.uk/document-library/quality-improvement/copd/copd-discharge-care-bundle/ (data dostępu 12.2024).