Zaostrzenia POChP to główny czynnik progresji choroby, a także znaczący czynnik zwiększający ryzyko zgonu 1,2. Co ważne, zaostrzenia są także związane z istotnym wzrostem ryzyka wystąpienia zdarzeń sercowo-naczyniowych 3.
Wiele badań zasygnalizowało już problem wykraczania konsekwencji zaostrzeń POChP poza układ oddechowy. Co więcej, obecnie coraz więcej uwagi poświęca się możliwym przyczynom ryzyka sercowo-płucnego. W populacji chorych na POChP występują hiperinflacja, hipoksemia i stan zapalny, będące potencjalnymi mechanizmami łączącymi POChP z konsekwencjami sercowo-naczyniowymi. Co istotne, zaostrzenia są katalizatorem nasilającym powyższe stany patofizjologiczne 4-7.
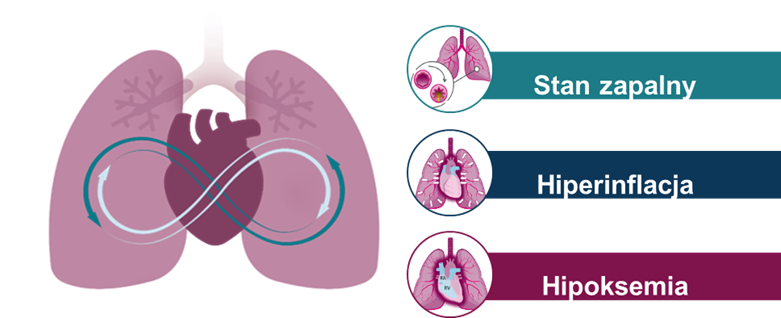
POChP to niezależny czynnik ryzyka chorób układu krążenia 8. Wykazano także zwiększone ryzyko zdarzeń sercowo-naczyniowych, w tym zawału serca i udaru, po wystąpieniu umiarkowanego lub ciężkiego zaostrzenia POChP 9. Co więcej, wśród populacji chorych na POChP obserwuje się znaczący odsetek zgonów z przyczyn sercowo-naczyniowych, obok zgonów związanych z chorobami układu oddechowego i rakiem płuca 10.
W analizie post hoc badania SUMMIT oceniono wpływ umiarkowanych lub ciężkich zaostrzeń POChP na ryzyko zdarzeń sercowo-naczyniowych. Wystąpienie zaostrzenia POChP wiązało się z 3,8 razy większym ryzykiem zdarzenia sercowo naczyniowego w ciągu 30 dni po zaostrzeniu, a istotnie podwyższone ryzyko utrzymywało się do roku. W przypadku ciężkiego zaostrzenia ryzyko było prawie 10 razy większe* 3.
Podobne wyniki uzyskano w duńskim badaniu oceniającym 118 807 poważnych zdarzeń sercowo-naczyniowych (MACE), poprzedzonych zaostrzeniem POChP. Wykazano, że umiarkowane lub ciężkie zaostrzenie POChP wiąże się z 3,57 razy większym ryzykiem zawału serca, 2,78 razy większym ryzykiem udaru i 4,33 razy większym ryzykiem śmierci z przyczyn sercowo-naczyniowych w ciągu 4 tygodni po zaostrzeniu** [9].
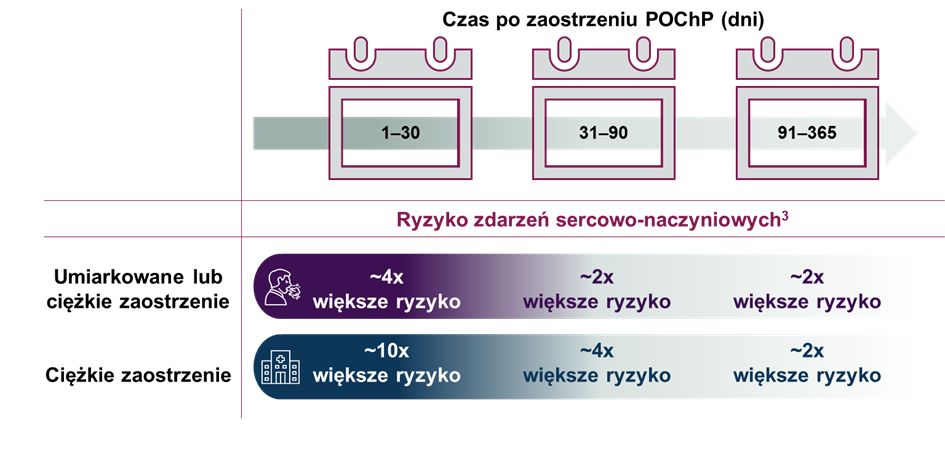
W programie badań EXACOS-CV analizowano ryzyko wystąpienia ciężkich zdarzeń sercowo-naczyniowych lub zgonu w różnych przedziałach czasu po umiarkowanym albo ciężkim zaostrzeniu POChP***. Metaanaliza badań EXACOS-CV objęła łącznie 1 030 875 pacjentów z 8 krajów. Wystąpienie zaostrzenia POChP było związane ze zwiększonym ryzykiem wystąpienia ciężkiego zdarzenia sercowo-naczyniowego lub zgonu, szczególnie w początkowym okresie po zaostrzeniu, ale podwyższone ryzyko utrzymywało się nawet do roku. Szczególnie duży wzrost obserwowany był po ciężkim zaostrzeniu POChP – ryzyko było ponad 20 razy wyższe w ciągu pierwszych 7 dni i pozostawało podwyższone około 1,5 razy aż do roku. Nawet po umiarkowanym zaostrzeniu POChP wykazano znacząco wyższe ryzyko zdarzeń sercowo-naczyniowych lub zgonu – ponad 2-krotnie w trakcie pierwszych 7 dni, pozostając na istotnie podwyższonym poziomie aż do pół roku po zaostrzeniu [11].
Metaanaliza EXACOS-CV obejmowała także kwantyfikację ryzyka poszczególnych incydentów sercowo-naczyniowych. Wykazano m. in., że po umiarkowanym lub ciężkim zaostrzeniu POChP ryzyka hospitalizacji zdekompensowanej niewydolności serca i udaru niedokrwiennego pozostają podwyższone do roku, a hospitalizacji ostrego zespołu wieńcowego lub arytmii do 180 dni. Zaobserwowano również, że ryzyko zgonu z dowolnej przyczyny jest wyższe aż do roku po zaostrzeniu [11].
Zaostrzenia POChP to modyfikowalny czynnik ryzyka sercowo-płucnego. W związku z tym, leczenie pacjentów z POChP powinno być zoptymalizowane w kierunku zmniejszenia częstości zaostrzeń, w konsekwencji pozwalając na możliwą redukcję ryzyka zdarzeń sercowo-naczyniowych i przedwczesnego zgonu.
* Umiarkowane lub ciężkie zaostrzenie: HR 3,8 (95% CI 2,7-5,5). Ciężkie zaostrzenie: HR 9,9 (95% CI 6,6-14,9).
** Zawał serca: OR 3,57 (95% CI 3,43-3,71). Udar: OR 2,78 (95% CI 2,60-2,90). Zgon z przyczyn sercowo-naczyniowych: OR 4,33 (95% CI 4,15-4,52).
***Analiza obejmowała ciężkie zdarzenia sercowo-naczyniowe niezakończone zgonem oraz zgony z dowolnej przyczyny. Ciężkie zdarzenia sercowo-naczyniowe zdefiniowano jako: 1) ostry zespół wieńcowy, w tym ostry zawał mięśnia sercowego i niestabilna dławica piersiowa; 2) zdekompensowana niewydolność serca; 3) udar niedokrwienny mózgu; 4) zaburzenia rytmu serca, w tym migotanie przedsionków, zatrzymanie krążenia i inne zaburzenia rytmu serca.
CI, przedział ufności
HR, hazard względny
MACE, poważne zdarzenie sercowo-naczyniowe
OR, iloraz szans
POChP, przewlekła obturacyjna choroba płuc
1. Hurst JR et al. N Engl J Med. 2010;363:1128-1138.
2. Hurst JR, et al. Eur J Intern Med. 2020;73:1-6.
3. Kunisaki KM, et al. Am J Respir Crit Care Med. 2018;198:51-57.
4. Van Eeden S, et al. Am J Respir Crit Care Med 2012;186:11–16.
5. Aisanov Z, et al. J Thorac Dis 2020;12:2791–802.
6. Kent BD, et al. Int J Chron Obstruct Pulmon Dis 2011;6:199–208.
7. Rabe KF, et al. Eur Respir Rev 2018;27:180057.
8. Finkelstein J, et al. Int J Chron Obstruct Pulmon Dis 2009;4:337–49.
9. Reilev M, et al. Respirology. 2019;24(12):1183-1190.
10. Mannino DM, et al. Respir Med 2006;100:115–122.
11. Nordon C, et al. ERJ Open Res. 2025;11(3):01091-2024.