Częstość występowania chorób sercowo-naczyniowych jest wyższa u osób w podeszłym wieku 1. Nieco mniej oczywisty może być fakt, że choroby sercowo-naczyniowe występują również znacznie częściej u pacjentów z przewlekłą obturacyjną chorobą płuc (POChP). W takiej populacji częstość występowania choroby niedokrwiennej serca jest 2 razy większa, a zastoinowej niewydolności serca – prawie 4 razy większa 2.
Podobnie wygląda sytuacja z incydentami sercowo-naczyniowymi. Są one oczywiście częstsze w zależności od wieku. Rokowanie takiego zdarzenia również może pogarszać się u pacjentów w podeszłym wieku. Dla przykładu, aż 80% zgonów wywołanych ostrym zawałem serca dotyczy pacjentów powyżej 65 r.ż. 3.
Co ważne, ryzyko wystąpienia incydentów sercowo-naczyniowych, np. ostrego zawału mięśnia sercowego, znacząco rośnie u chorych na POChP 4. Szczególnie narażeni są pacjenci po umiarkowanym lub ciężkim zaostrzeniu POChP – przede wszystkim w krótkim okresie, do 30 dni po zaostrzeniu, ale także w dłuższym przedziale czasu, nawet do roku. Istotnie zwiększone ryzyko obejmuje m. in. niedokrwienie mózgu, ostry zespół wieńcowy, arytmię i dekompensację niewydolności serca. 5,6. W konsekwencji, zgony z przyczyn sercowo-naczyniowych to jedna z głównych kategorii zgonów u pacjentów z POChP 7.
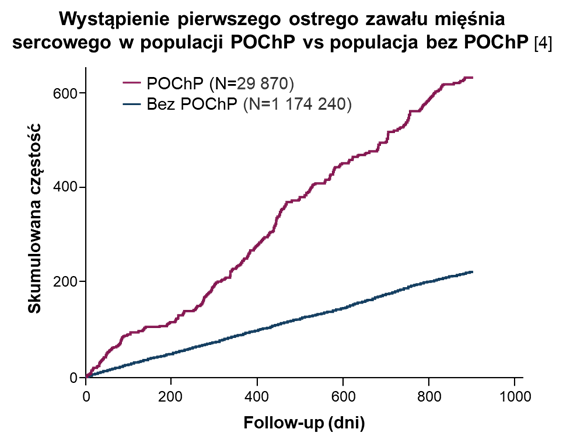
Redukcja ryzyka zaostrzeń i redukcja ryzyka zgonu to główne cele leczenia POChP 8. Można je osiągać poprzez odpowiednio wczesną optymalizację terapii POChP. Szczególnie ważne jest zadbanie o to w najbardziej narażonych populacjach – w tym u pacjentów ze współwystępującymi chorobami sercowo-naczyniowymi, po przebytym zaostrzeniu lub o wysokim ryzyku wystąpienia zaostrzenia z powodu nieoptymalnie kontrolowanych objawów.
Badanie ETHOS oceniało skuteczność i bezpieczeństwo połączenia budezonidu, glikopironium i formoterolu (BUD/GLY/FORM) u chorych na POChP z różnym zaawansowaniem obturacji (od umiarkowanej do bardzo ciężkiej) oraz historią zaostrzeń w ciągu ostatniego roku*. W takiej populacji wykazano istotną redukcję częstości umiarkowanych lub ciężkich zaostrzeń o 24% u pacjentów przyjmujących BUD/GLY/FORM w porównaniu do ramienia LABA/LAMA oraz o 13% w stosunku do grupy wGKS/LABA** 9. W ramach drugorzędowego punktu końcowego wykazano redukcję ryzyka zgonu o 49% vs. LABA/LAMA***. Co ważne, wynikało to w dużej mierze ze zmniejszenia liczby zgonów z przyczyn sercowo-naczyniowych† 10.
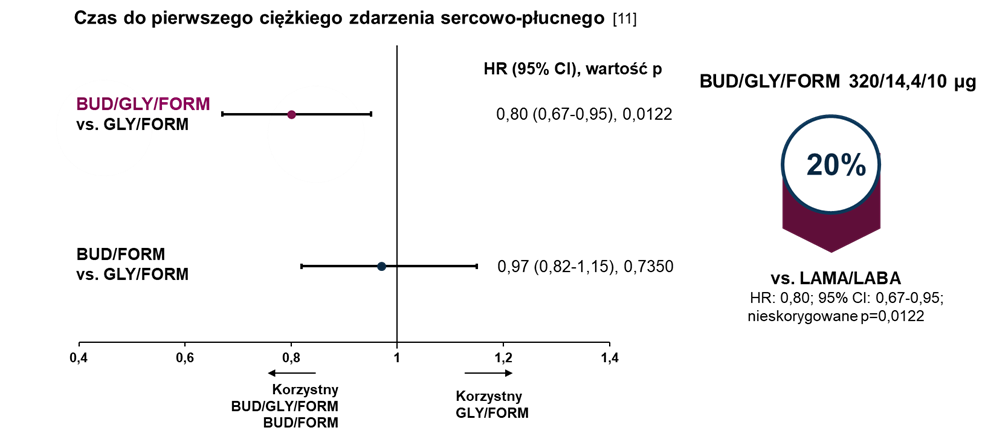
W związku z rosnącą świadomością ścisłego powiązania układu oddechowego i sercowo-naczyniowego w przebiegu POChP, przeprowadzono analizę post hoc badania ETHOS. Analiza oceniała szeroki zakres sercowo-płucnych punktów końcowych†† dla ramienia BUD/GLY/FORM w porównaniu z GLY/FORM. Wykazano m. in. 20% wydłużenie czasu do wystąpienia ciężkiego zdarzenia sercowo-płucnego†††. Ten złożony punkt końcowy obejmował poważne zdarzenia sercowo-naczyniowe (MACE, w tym zawał serca, udar lub zgon z przyczyn sercowo-naczyniowych), ciężkie zaostrzenia POChP i zgony z przyczyn związanych z układem oddechowym. Ponadto, wykazano 40% wydłużenie czasu do sercowego zdarzenia niepożądanego‡ i 37% wydłużenie czasu do sercowo-naczyniowego zdarzenia niepożądanego specjalnego zainteresowania (CVAESI) ‡‡ 11.
Monitorowanie i zapobieganie zarówno incydentom płucnym, jak i sercowo-naczyniowym jest kluczowe dla optymalnej terapii pacjentów z POChP. Coraz większa liczba dowodów pokazuje skuteczność wziewnych leków trójskładnikowych wGKS/LABA/LAMA w redukcji ryzyka sercowo-płucnego w POChP. Nowe dane dostarczają cennych podstaw do podejmowania decyzji o wyborze optymalnego leczenia dla pacjentów z POChP szczególnie narażonych przez ryzyko sercowo-płucne.
*W badaniu ETHOS do kryteriów włączenia należała historia przynajmniej 1 umiarkowanego lub ciężkiego zaostrzenia (jeśli FEV1 wynosiła < 50% wartości przewidzianej) albo przynajmniej 2 umiarkowanych lub 1 ciężkiego zaostrzenia (jeśli FEV1 wynosiła ≥ 50% wartości przewidzianej) w ciągu roku przed screeningiem.
**Badanie 52-tygodniowe. Vs LABA/LAMA: RR 0,76 (95% CI 0,69-0,83; p < 0,001). Vs wGKS/LABA: RR 0,87 (95% CI 0,79-0,95; p = 0,003). Roczne wskaźniki umiarkowanych lub ciężkich zaostrzeń: 1,08 (n = 2137) dla Trixeo, 1,42 (n = 2120) dla LABA/LAMA i 1,24 (n = 2131) dla wGKS/LABA.
***Analiza post hoc badania ETHOS z dodanymi danymi 354 pacjentów, nieuwzględnionych w ETHOS. HR 0,51 (95% CI 0,33-0,80; nieskorygowane p = 0,0035). BUD/GLY/FORM: N = 2137; liczba zgonów: 30 (1,4%). LABA/LAMA: N = 2120; liczba zgonów: 56 (2,6%). Redukcja ryzyka zgonu była drugorzędowym punktem końcowym badania. Wartość p jest nieskorygowana z uwagi na brak istotności statystycznej innego punktu końcowego w hierarchii kontroli błędu typu I.
†Analiza post hoc badania ETHOS z dodanymi danymi 354 pacjentów, nieuwzględnionych w ETHOS. Liczba (%) zgonów z przyczyn sercowo naczyniowych: Trixeo (n=2137): 11 (0,5%); LABA/LAMA (n=2120): 29 (1,4%). Redukcja ryzyka zgonu była drugorzędowym punktem końcowym badania.
††Punkty końcowe analizy: czas do pierwszego sercowo-naczyniowego zdarzenia niepożądanego specjalnego zainteresowania (CVAESI), czas do pierwszego sercowego zdarzenia niepożądanego, czas do pierwszego poważnego zdarzenia sercowo-naczyniowego (MACE), czas do pierwszego ciężkiego zaostrzenia POChP, czas do pierwszego ciężkiego zdarzenia sercowo-płucnego. Analiza wykonana dla populacji mITT. Porównania terapii dokonano, korzystając z modelu regresji Coxa skorygowanego pod kątem terapii, % wartości należnej FEV1 w punkcie wyjściowym (po podaniu leku rozszerzającego oskrzela), liczby eozynofili w punkcie wyjściowym, historii zaostrzeń w ciągu 12 miesięcy przed badaniem i statusu przyjmowania wGKS w okresie screeningu.
†††Ciężkie zdarzenie sercowo-płucne: MACE (zawał serca, udar lub zgon z przyczyn sercowo-naczyniowych), ciężkie zaostrzenie POChP lub zgon z przyczyn związanych z układem oddechowym. HR 0,80 (95% CI: 0,67-0,95; nieskorygowane p=0,0122).
‡Dowolne zdarzenie niepożądane w klasie zaburzeń sercowych MedDRA. HR 0,60 (95% CI: 0,48-0,76; nieskorygowane p<0,0001).
‡‡Terminy w standaryzowanych bazach MedDRA dotyczące arytmii, niewydolności serca i choroby niedokrwiennej serca. HR 0,63 (95% CI: 0,48-0,82; nieskorygowane p=0,0006).
BUD, budezonid
CI, przedział ufności
CVAESI, ang. cardiovascular adverse event of special interest, sercowo-naczyniowe zdarzenie niepożądane specjalnego zainteresowania
FEV1, natężona objętość wydechowa pierwszosekundowa
FORM, formoterol
GLY, glikopironium
HR, hazard względny
POChP, przewlekła obturacyjna choroba płuc
LABA, długo działający β2-agonista
LAMA, długo działający antagonista receptora muskarynowego
MACE, poważne zdarzenie sercowo-naczyniowe
RR, współczynnik częstości
wGKS, wziewny glikokortykosteroid
1. Ministerstwo Zdrowia. Mapy potrzeb zdrowotnych na lata 2022-2026. https://basiw.mz.gov.pl/mapy-informacje/mapa-2022-2026/analizy/epidemiologia/epidemiologia-wersja-polska-gus-i-nfz/ (data dostępu 07.03.2024).
2. Finkelstein J, et al. Int J Chron Obstruct Pulmon Dis 2009;4:337–49.
3. Mehta RH, et al. J Am Coll Cardiol. 2001;38(3):736-741.
4. Feary JR, et al. Thorax. 2010;65:956-962.
5. Kunisaki KM, et al. Am J Respir Crit Care Med. 2018;198:51-57.
6. Hawkins NM, et al. Heart. 2024;110(10):702-709.
7. Mannino DM, et al. Respir Med 2006;100:115–122.
8. GOLD. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease: 2025 Report. https://goldcopd.org/2025-gold-report/ (data dostępu 07.2025).
9. Rabe KF, et al. N Engl J Med. 2020;383:35-48.
10. Martinez FJ, et al. Am J Respir Crit Care Med. 2021;203(5):553-564.
11. Singh D i wsp. Am J Respir Crit Care Med 2024;209:A1209.
12. Aktualna Charakterystyka Produktu Leczniczego Trixeo Aerosphere.