Przewlekła obturacyjna choroba płuc (POChP) jest pełna paradoksów. Mimo że ciężkie zaostrzenie POChP ma podobne lub gorsze rokowania co zawał serca 1,2, to sam termin „zaostrzenie” jest mało znany wśród pacjentów, a same zdarzenia nie są wystarczająco rozumiane. Co za tym idzie, w trakcie lub po przebytym zaostrzeniu często brakuje odpowiednich działań 3.
Szacuje się, że nawet do 71% pacjentów doświadczy zaostrzenia POChP w ciągu 3 lat obserwacji 46. Pomimo tak dużego odsetka, problem ten pozostaje często niewidoczny. Odpowiedzialny za to jest przede wszystkim fakt, że pomiędzy 40% i 78% zaostrzeń POChP może być niezgłaszanych przez pacjentów lekarzowi 7-10. Według polskich danych, 55% zaostrzeń POChP nie jest zgłaszane i jest leczone samodzielnie przez chorych 11.
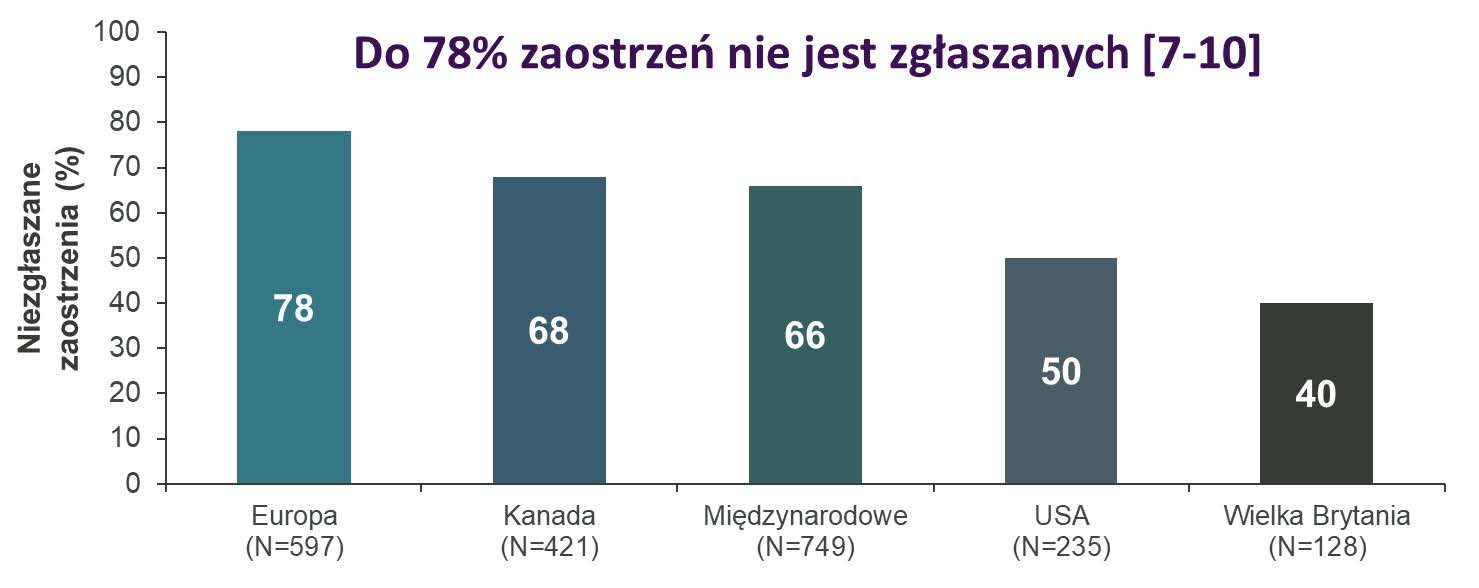
Poza oczywistym aspektem właściwego leczenia samych zaostrzeń POChP, identyfikacja tych zdarzeń to kwestia kluczowa dla prawidłowej intensyfikacji terapii podtrzymującej 12. Niezgłaszanie przez pacjentów zaostrzeń może znacząco utrudniać lekarzowi podjęcie właściwej decyzji na temat eskalacji farmakoterapii. Za problem ten odpowiadać może szereg czynników – od słabej edukacji nt. POChP, przez przyczyny emocjonalne i problemy poznawcze pacjentów, po nieodpowiednio przeprowadzony wywiad i kwestie systemowe 3,13-14. Ze względu na podkreślanie przez ekspertów trudności z identyfikacją zaostrzeń POChP, w ostatnich latach zaproponowane zostały liczne potencjalne rozwiązania poszczególnych składowych problemu, będące na różnym etapie weryfikacji lub implementacji.
Jedną z przyczyn odpowiedzialnych za niezgłaszanie zaostrzeń stanowią przeszkody dotyczące pamiętania przez pacjenta o przebytym już zaostrzeniu lub objawach o nim świadczącym, tak by wiadomość ta dotarła do lekarza na następnej, często odległej w czasie wizycie kontrolnej. Do narzędzi proponowanych do zmierzenia się z tym problemem należą urządzenia elektroniczne. Rozwiązania te były dotychczas stosowane przede wszystkim w badaniach naukowych. Na przykład w badaniu klinicznym RISE pacjenci wypełniali codziennie e-dzienniczek, notując objawy i zużycie leków doraźnych 15. Testowane było już także stosowanie dedykowanych aplikacji do zapisywania objawów POChP. Wyniki badania kohortowego pokazały, że takie podejście pozwala na zidentyfikowanie ponad 2,5-krotnie większej liczby zaostrzeń niż korzystając tylko z tradycyjnego wywiadu na wizycie 16.
W 2024 roku została udostępniona pierwsza polska aplikacja, dedykowana ułatwieniu komunikacji chorego na POChP z lekarzem. Aplikacja “Moje POChP” działa na zasadzie elektronicznego dzienniczka objawów. Jej celem jest ułatwienie komunikacji pomiędzy pacjentem i lekarzem, pozwalając na efektywniejsze udokumentowanie przez chorego historii objawów, zwiększając w konsekwencji szansę na identyfikację ewentualnych zaostrzeń. Główne działanie aplikacji polega na odpowiedzi na 6 krótkich pytań raz na tydzień. Dotyczą one m. in. nasilenia objawów, wizyt u lekarza i przyjmowania dodatkowych leków. Automatycznie generowany raport pozwala na efektywniejszą identyfikację przebytych zaostrzeń. Aplikacja pełni także funkcje edukacyjne – w miarę regularnego wypełniania dzienniczka pacjent stopniowo uczy się, na które objawy czy sytuacje powinien zwracać uwagę.
W związku ze znaczącym problemem niezgłaszania zaostrzeń POChP przez pacjentów i olbrzymiego wpływu tego zjawiska na przebieg leczenie, istnieje duża potrzeba wdrażania różnorodnych rozwiązań tej trudności. Implementacja narzędzi elektronicznych, w tym aplikacji mobilnych, ma potencjał by istotnie poprawić identyfikację zaostrzeń POChP.
Aplikacja Moje POChP
Android: https://qr.short.az/MojePOChPAZimmunologiaandroid
iOS: https://qr.short.az/MojePOChPAZimmunoloiaIOS
Pobierz z Google Play:
Pobierz z App Store:
- Simpson CR, et al. PLoS One 2011;6:e26573;
- Suissa S, et al. Thorax. 2012;67:957–963.
- Kessler R, et al. Chest. 2006;130(1):133-142.
- Hoogendoorn M, et al. Int J Chron Obstruct Pulmon Dis. 2017;12:3183-3194.
- Tashkin DP, et al. N Engl J Med 2008; 359:1543-1554.
- Hurst JR, et al. N Engl J Med. 2010 Sep 16;363(12):1128-38.
- Leidy NK, et al. Ann Am Thorac Soc. 2014;11:316–325.
- Langsetmo L, et al. Am J Respir Crit Care Med. 2008;177:396–401.
- Xu W, et al. Eur Respir J. 2010;35:1022–1030.
- Wilkinson TM, et al. Am J Respir Care Med. 2004;169:1298–1303.
- Farnik M, et al. Silent Exacerbations: underreporting of COPD exacerbations in Poland. ERS 2020; e-poster #2467
- GOLD. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease: 2025 Report. https://goldcopd.org/2025-gold-report/ (data dostępu 13.11.2024).
- Locke ER, et al. NPJ Prim Care Respir Med. 2022;32(1):7.
- Dobek R, et al. Pneumonologia Polska 2022; 3(1–2):23–32.
- Ferguson GT, et al. Int J Chron Obstruct Pulmon Dis. 2020;15:3123-3134.
- Rodriguez Hermosa JL, et al. JMIR Mhealth Uhealth. 2020;8(3):e15699.